- hanno più probabilità di causare danno al paziente
- determinano un danno significativo quando non usati correttamente
- sono coinvolti in una percentuale elevata di eventi avversi importanti (in letteratura è riportata una bassa incidenza di errori di terapia legati ai farmaci ad alto rischio, ma quando questi si verificano hanno un impatto significativo a causa del loro margine di sicurezza decisamente ristretto rispetto agli altri farmaci).
Tali farmaci comportano un rischio maggiore di provocare esiti avversi rispetto al altre categorie farmacologiche in quanto:
- hanno un basso indice terapeutico (dato dal rapporto tra dose letale e dose efficace)
- sono potenzialmente tossici
- hanno un’elevata possibilità di interagire con altri farmaci
I farmaci ad alto rischio
L’Institute for Safe Medication Practices (ISMP), sulla base di una revisione delle segnalazioni di un campione di ospedali americani, ha elaborato una lista dei farmaci ad alto rischio, nella quale sono presenti ben 22 classi terapeutiche e diversi farmaci specifici:
Gruppi di farmaci ad alto rischio con maggiore danno
Gli studi effettuati dalle più importanti organizzazioni scientifiche (vedi ISMP, Joint Commission International e IHI) in questo campo però evidenziano che i 4 gruppi di farmaci ad alto rischio maggiormente collegati a danno al paziente e sui quali vi sono ampi margini di miglioramento sono:
- Insuline
- Narcotici/Oppioidi
- Sedativi
- Anticoagulanti
Infatti, da una revisione di 317 eventi avversi da farmaco prevenibili, analizzati per tipologia di errore e outcome, il 50% degli eventi è rappresentato da:
- Overdose, insufficiente monitoraggio o inadeguato aggiustamento dose di anticoagulante
- Overdose o mancata verifica di interazione con oppiaceo
- Inappropriato dosaggio o insufficiente monitoraggio di insulina
LASA: farmaci ad alto rischio che posso essere scambiati con altri
A questo elenco vanno aggiunti i farmaci cosiddetti Look-Alike/Sound-Alike ovvero LASA, acronimo anglosassone utilizzato per indicare i farmaci che possono essere scambiati con altri per la somiglianza grafica e/o fonetica del nome.
In considerazione del fatto che i farmaci ad alto livello di attenzione causano danni con maggiore frequenza e il danno da essi arrecato ha più probabilità di essere un danno grave in caso di somministrazione errata, le cui conseguenze possono comportare un aggravamento della sofferenza a carico dei pazienti vittime di questi errori e, potenzialmente, anche costi supplementari per la loro cura, è fondamentale che le organizzazioni e i professionisti adottino dei processi per migliorare la sicurezza della gestione di questi farmaci.
Come gestire i farmaci ad alto rischio
Seguendo il processo di gestione del farmaco:
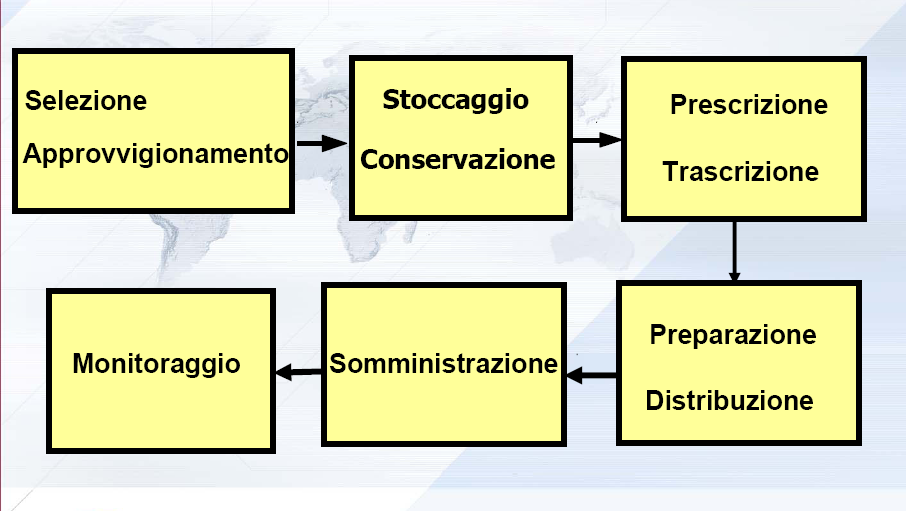
è possibile attuare delle misure di riduzione del rischio in ogni fase:
- SELEZIONE/APPROVVIGIONAMENTO: elaborare un elenco di farmaci ad alto rischio sulla base delle caratteristiche dell’organizzazione, degli schemi di utilizzo dei farmaci e dei dati interni su eventi avversi, errori e errori mancati (near miss);
- CONSERVAZIONE:
- limitare le aree assistenziali in cui la loro presenza è clinicamente necessaria e autorizzata
- utilizzare una chiara etichettatura con alert di rischio (separare questi farmaci da altre categorie non è sufficiente!);
-
PRESCRIZIONE:
- favorire la standardizzazione degli strumenti di prescrizione e protocolli di trattamento di pazienti con caratteristiche simili e fragili (in particolare bambini, anziani e oncologici maggiormente esposti ai rischi
- standardizzare dosi e concentrazioni per ridurre la variabilità
- preferire prescrizioni informatizzate, in alternativa usare un italiano semplice privo di sigle, simboli, acronimi o abbreviazioni (vedi Do not use list );
- PREPARAZIONE: se il farmaco è rimosso dal suo confezionamento originale, preparato e non somministrato, etichettare indicando nome del farmaco, dosaggio/concentrazione, data di preparazione e di scadenza e dati del paziente;
- SOMMINISTRAZIONE: utilizzare il doppio controllo indipendente (due operatori effettuano la stessa operazione separatamente e poi confrontano il risultato) per la somministrazione di chemioterapici, oppiodi ev e epidurali, insuline e eparine ev, farmaci parenterali neonatali, Nutrizione Parenterale Totale, preparazioni manuali di soluzioni con elettroliti concentrati;
- MONITORAGGIO: monitorare gli effetti dei farmaci ad alto rischio e la risposta dei pazienti a tali farmaci.
Comunicazione tra professionisti per evitare errori
Inoltre è fondamentale, a sicurezza dell’intero processo, facilitare e rendere efficace la comunicazione tra i professionisti e l’accesso alle informazioni e implementare la formazione continua del personale.
Vedi anche:
Migliorare la comunicazione tra professionisti? Usa la tecnica SBAR!
Per approfondire:
- SIFO Linee Guida farmaci ad alto rischio
- IHI How-to Guide: Prevent Harm from High-Alert Medications
- https://www.ismp.org/recommendations/high-alert-medications-acute-list
Autore: Chiara Marnoni
www.studioinfermieristicodmr.it



















Scrivi un commento
Accedi per poter inserire un commento