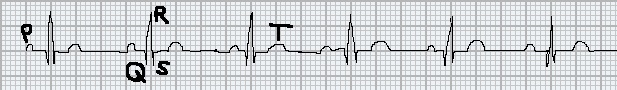
Quindi, ricordiamo come deve essere un ritmo sinusale, ovvero quando l’impulso origina dal nodo seno atriale. Per un ritmo sinusale è necessario che siano presenti i seguenti requisiti:
- Onde P positive in almeno AVF, D1 e/o D2
- Ogni onda P deve essere seguita da un QRS, ogni QRS è preceduto da un’onda P
- Intervallo PR/PQ inferiore o uguale a 0,2 secondi (5 mm) dall’inizio dell’onda P all’inizio del QRS. Inoltre l’intervallo è sempre costante per ogni ciclo.
- Frequenza cardiaca compresa tra 60 e 100 bpm.
Le principali aritmie cardiache al tracciato Ecg spiegate in modo semplice
Con aritmia si intende un’alterazione del normale ritmo cardiaco. Per impararle tutte e bene è necessario tanto impegno, dedizione ed esperienza.
I cardiologi più esperti nell’interpretazione dell’elettrocardiogramma continuano a studiare ben più dei loro anni di specializzazione, quindi, noi, potremmo ritenerci soddisfatti anche solo a interpretare e riconoscere le principali aritmie cardiache, quelle più comuni e pericolose per la vita del paziente.
Quali responsabilità infermieristiche nella lettura del tracciato ECG?
La competenza di saper interpretare almeno le principali aritmie, è una riconosciuta responsabilità dell’infermiere ed è basata sullo storico incarico, sin dai tempi del mansionario, dell’esecuzione dell’ecg e dell’eventuale richiesta tempestiva dell’intervento medico, secondo la Legge 42/99 (Abrogazione del mansionario) e i suoi criteri guida e criteri limite delle competenze infermieristiche.
Questo articolo è solo una piccola parte del manuale “ECG Facile: dalle basi all’essenziale” se ti interessa l’argomento perché non dargli un’occhiata?
Cerchi un manuale per imparare a leggere e interpretare l’elettrocardiogramma in maniera semplice ed efficace? È finalmente pronto “ECG Facile: dalle basi all’essenziale” il manuale per imparare a interpretare l’elettrocardiogramma. Un testo pensato principalmente per professionisti sanitari non medici che vogliano possedere la giusta dimestichezza con quest’arte. Il manuale ha il solo scopo di farvi sviluppare un unico superpotere: saper discriminare un tracciato normale da uno patologico, sapere quando dovrete segnalarlo al medico, e possibilmente salvare la vita del paziente. 
I ritmi cardiaci patologici più comuni
Qui affronteremo le aritmie cardiache più comuni e più frequenti divise in sopraventricolari e ventricolari:
aritmie sopraventricolari
- fibrillazione atriale e flutter atriale;
- tachicardie parossistiche sopraventricolari (TPSV);
- ritmo giunzionale.
aritmie ventricolari
- tachicardia ventricolare (sostenuta e non sostenuta);
- fibrillazione ventricolare.
Le principali aritmie sopraventricolari
Le aritmie sopraventricolari che analizzeremo sono quattro, in ordine decrescente e secondo frequenza: 1. Fibrillazione atriale (350 bpm circa). 2. Flutter atriale (250 bpm circa). 3. Tachicardia parossistica sopraventricolare o TPSV (150 bpm circa). 4. Ritmo giunzionale (40-60 bpm).
Fibrillazione atriale
La fibrillazione atriale o FA è un ritmo patologico in cui si nota l’assenza delle onde P al tracciato ecg: ricordiamo che l’onda P rappresenta l’impulso elettrico del nodo seno atriale, l’unica onda che rappresenta una contrazione efficace degli atri in alternata sincronia con quella ventricolare, tale da permettere un’adeguata gittata cardiaca. 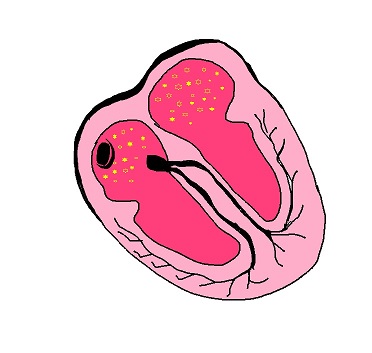
Eziologia della fibrillazione atriale
È causata dalla continua attivazione di molteplici focolai ectopici negli atri, nessuno in grado di depolarizzare completamente gli altri focus, questa molteplicità di focolai non permette una sistole atriale efficace.
Di tutte queste depolarizzazioni casuali solo una su molte è in grado di raggiungere il nodo atrioventricolare (NAV). Il risultato è un ritmo cardiaco irregolare, con complessi QRS indotti casualmente da centinaia di onde caotiche atriali. 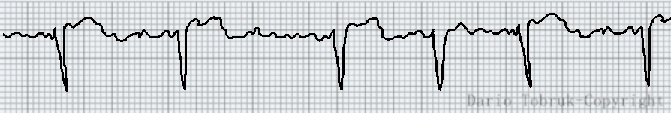
Come si presenta la fibrillazione atriale all’elettrocardiogramma
- Onda P: non sono presenti onde P, ma solo onde molteplici e irregolari.
- Intervallo PR: Non misurabile per l’assenza dell’onda P.
- Complesso QRS: quando indotto il complesso è inferiore o uguale a 0,1 sec.
- Ritmo: “irregolarmente irregolare”. I complessi QRS sono condotti senza un ritmo definito.
- Frequenza: Nella fibrillazione atriale la frequenza atriale è superiore a 350 bpm ma il NAV ne conduce, irregolarmente, solo alcuni di questi.
In base alla risposta ventricolare, ovvero a quanti complessi QRS vengono effettivamente indotti al minuto parliamo di: • FA a bassa risposta ventricolare se la FC è < 60 bpm. • FA a normale risposta ventricolare se compresa tra 60 e 100 bpm. • FA ad alta risposta ventricolare se > 100 bpm.
Flutter Atriale
È un’aritmia cardiaca che coinvolge gli atri, simile alla fibrillazione atriale. Spesso, flutter e fibrillazione atriale, si alternano in un ritmo chiamato “fibrillo-flutter“.
Elettrofisiologicamente è un circuito stereotipato all’interno di barriere anatomiche, come tessuto cicatriziale secondario ad eventi patologici, che lo costringono a depolarizzare continuamente nella parete dell’atrio. 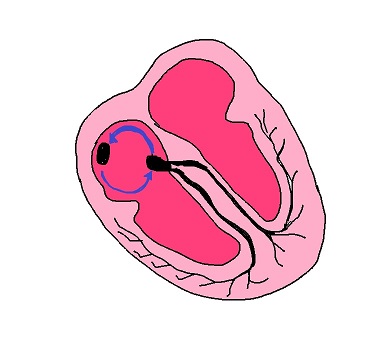
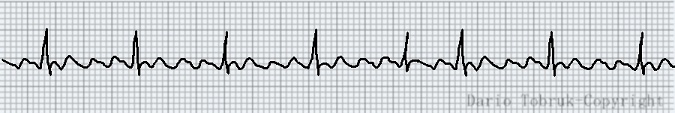
Come si presenta un flutter atriale all’elettrocardiogramma
- Onde P: Onde P assenti. Le onde elettriche visibili all’ecg e presenti in un flutter, il cui aspetto viene definito “a dente di sega”, si chiamano onde F o onde flutter.
- Intervallo PR: non misurabile per la scarsa possibilità di misurare la distanza tra un’onda F e il complesso QRS.
- Complesso QRS: veicolato secondo rapporti periodici (es. 2 a 1, 3 a 1, ecc…) quando condotti la loro durata è ≥ 0,1 sec.
- Ritmo: può essere definito come falsamente regolare, soprattutto quando i rapporti tra battiti atriali e ventricolari sono periodici nel tempo.
- Frequenza: la frequenza atriale nel flutter è compresa tra 250 e 350 bpm. La frequenza ventricolare dipenderà dai rapporti tra impulsi atriali e risposte ventricolari.
Tachicardia parossistica Sopraventricolare o TPSV
Con parossistica si intende “improvvisa” e “violenta”. È indotta da cause che stimolano focus ectopici irritabili provocando questa esasperata forma di tachiaritmia sopraventricolare, appunto parossistica. È un termine generico in cui è inclusa sia la tachicardia parossistica atriale sia quella giunzionale. Quando all’elettrocardiogramma si presenta una tachicardia con complessi stretti in cui le onde P sono impossibili da vedere si può parlare di tachicardia sopraventricolare. I QRS stretti sono l’evidenza che l’impulso comunque parte da sopra il ventricolo. Ricorda: un QRS “stretto” identifica un pacemaker sopraventricolare (sinusale o giunzionale). 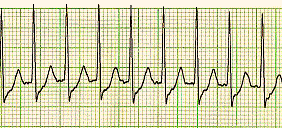
Come si presenta la TPSV all’elettrocardiogramma
- Onda P: a causa della tachicardia non è sempre possibile identificarla. Altri indizi indicano la natura “sopraventricolare”.
- Intervallo PR: Non essendo sempre individuabile l’onda P anche l’intervallo PR o PQ non è sempre misurabile.
- Complesso QRS: un QRS stretto in max 2,5 mm identifica la natura sopraventricolare dell’impulso. È possibile, che subentrino blocchi di branca dipendenti dalla frequenza ovvero il blocco di branca frequenza-dipendente e che il QRS sia “slargato”, di fronte ad un tracciato simile il sospetto è un sovvradosaggio di digitale (Dublin).
- Ritmo e frequenza: regolare con frequenza generalmente superiore ai 160 bpm.
Ritmo di scappamento giunzionale
Quando il nodo senoatriale (NSA) cessa di svolgere la sua funzione di primo pacemaker e non conduce più impulsi, di conseguenza non sarà presente alcuna attività sistolica atriale efficace.
In questa situazione è il nodo atrioventricolare (NAV) a prendersi carico del ruolo di segnapassi dominante. 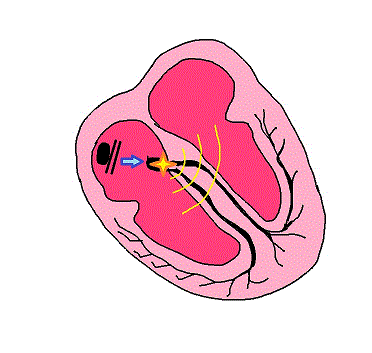
Come si presenta il ritmo giunzionale al tracciato ECG
Commento all’ECG: la prima fase della registrazione del tracciato ECG qui sotto simula un onda P che si interrompe bruscamente e il successivo innesco di un ritmo di scappamento giunzionale (l’assenza di onda P è il massimo indizio). Nella realtà tra l’arresto sinusale (l’assenza dell’attività del NSA e di conseguenza di onde P) e l’inizio del ritmo giunzionale possono passare anche diversi secondi di tracciato piatto. 
- Se presente: L’impulso nato dal NAV depolarizza l’atrio dal basso verso l’alto (retrocondotto) e risulterà elettricamente invertita (Onda P invertita o negativa) probabilmente nella derivazione D2. L’onda P, in questo caso, potrà presentarsi in diverse posizioni:
- in caso di atri depolarizzati prima dei ventricoli-→ Onda P negativa all’interno dell’intervallo PR appena prima del QRS;
- ventricoli depolarizzati prima dell’atrio → onda P potrà trovarsi nella linea isolelettrica del tratto ST o deflettere addirittura l’onda T.
- Se non presente, in caso di assenza di onda P negativa esistono due ulteriori possibilità:
- contemporanea depolarizzazione dell’atrio e del ventricolo → l’onda P è nascosta all’interno del complesso QRS;
- c’è un blocco che impedisce la depolarizzazione atriale → l’onda P semplicemente non esiste.
Complesso QRS Il NAV si trova all’imbocco tra atrio e ventricolo (in cui svolge la funzione di filtro e rallentamento) e conduce l’impulso attraverso fascio di His, branche e fibre di Purkinje, quindi il complesso QRS avrà un aspetto normale. La sua durata è uguale o inferiore a 0,1 sec ( 2,5 mm circa) Ritmo Il NAV produce impulsi e si autodepolarizza in maniera regolare, quindi il ritmo ventricolare è pressoché regolare. Frequenza Mediamente il nodo atrioventricolare depolarizza ad una velocità media di 40 bpm al minuto. Alcune volte è possibile avere frequenze diverse poiché anche il nodo atrioventricolare è influenzato dal sistema simpatico/parasimpatico.
Le principali aritmie ventricolari
Tachicardia ventricolare (TV)
Anche se non viene quasi mai descritta così, la tachicardia ventricolare (TV) è già di per sé parossistica ovvero imprevedibile e improvvisa. Soggiace, quindi, alle stesse cause ed effetti di quelle sopraventricolari: parte da un focus ectopico ventricolare estremamente irritabile, determinando una frequenza di contrazione ventricolare di 150-250 bpm.
Molte cardiopatie, l’ipossia cardiaca protratta e gli squilibri elettrolitici sono le cause più frequenti di tachicardia ventricolare. 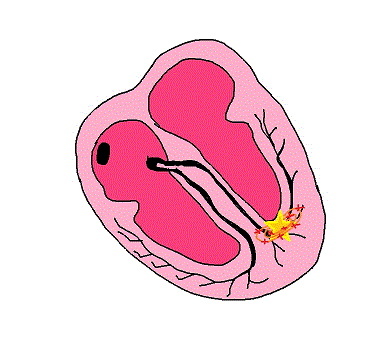
Tachicardia ventricolare non sostenuta o TVNS
Se le contrazioni sono limitate in un arco temporale di 30 sec. la tachicardia ventricolare è classificata come non sostenuta (TVNS). 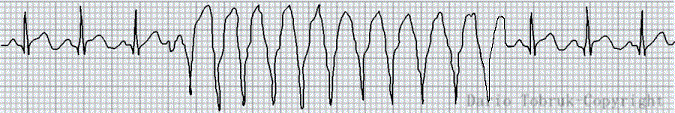
Tachicardia ventricolare sostenuta o TVS
Al contrario, definiamo la tachicardia ventricolare sostenuta (TVS) quando non cenna a rientrare in un ritmo sinusale.
Tra le principali aritmie cardiache, questa è sicuramente un’emergenza che merita un tempestivo intervento. In presenza di questo ritmo è fondamentale richiamare in fretta medico ed equipe d’emergenza perché il paziente è a rischio della vita. 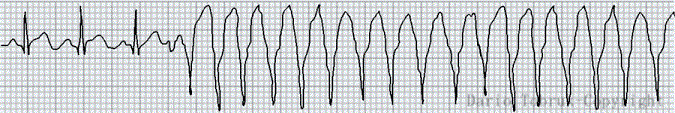
Come si presenta al tracciato ECG la tachicardia ventricolare
- Onda P: nonostante l’attività atriale prosegua indisturbata dalle contrazioni ventricolari, l’onda P non è visibile. Quando l’attività atriale e quella ventricolare sono indipendenti l’uno dall’altra si parla di dissociazione atrioventricolare è più visibile nei BAV completi.
- Intervallo PR/PQ: in quanto le attività atrioventricolari sono dissociate, non è possibile misurare l’intervallo PR.
- Complessi QRS: Di forme bizzare, monomorfe o polimorfe, di durata maggiore di 0,12 sec.
- Onda T: non distiguibile
- Ritmo: regolare o lievemente irregolare
- Frequenza: tachicardia tra i 150 e 250 bpm
Flutter ventricolare e Fibrillazione ventricolare
Trattiamo queste due forme nello stesso argomento perché un flutter ventricolare è quasi sempre preludio di una fibrillazione ventricolare, riconoscere il primo, quando questo si presenta, è riconoscere il secondo. 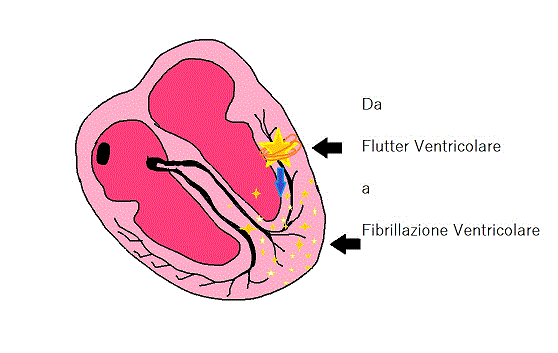
Come si presenta la fibrillazione ventricolare al tracciato ECG
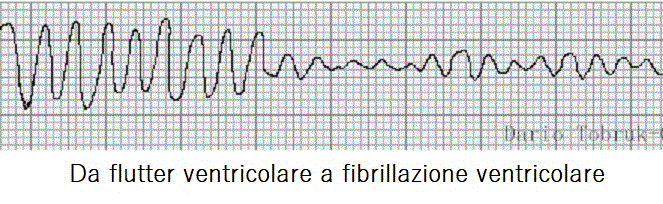
- Onda P: non visibili ne distinguibili dal ritmo caotico
- Intervallo PR/PQ: non è possibile misurarlo.
- Complessi QRS: nel flutter ventricolare il complesso QRS è slargato (>0,12 sec) e di forma bizzarra. Nella FV, invece, non è identificabile.
- Onda T: non distiguibile
- Ritmo: nel flutter regolare o lievemente irregolare, nella FV il ritmo è caotico
- Frequenza: nel flutter ventricolare: tachicardia sui 250 – 350 bpm. Nella FV non determinabile.
Imparare a riconoscere le aritmie cardiache
Da questa guida sono stati esclusi i blocchi atrioventricolari perché necessitano di un maggiore approfondimento che tratteremo più avanti. Però quando si ha metodo, anche le cose più difficili sembrano familiari.
Per imparare a riconoscere le principali aritmie cardiache è obbligatorio che tu li sappia interpretare correttamente, quindi prima di lasciarci ti invito a cliccare su questo articolo e che ti darà il metodo giusto per imparare a leggere l’ECG in modo semplice ed efficace!
Autore: Dario Tobruk (Facebook, Twitter)
Altre risorse utili:
- Procedura ElettroCardioGramma con Video: corretta posizione degli elettrodi ECG.
- Come leggere l’ECG: un metodo per imparare l’elettrocardiogramma
Fonti:
- Le aritmie: manuale di autoapprendimento di Emanuel Stein. Editore: Centro Scientifico Editore III° ed. Anno: 2002.
- Interpretazione dell’ECG di Dale Dublin. Editore: Monduzzi VI° ed. anno 2018
- Diagnosi e terapia elettrica delle aritmie cardiache. Manuale per infermieri e tecnici di cardiologia di Massimo Santini,Renato P. Ricci. Editore: Centro Scientifico Editore
- Flutter atriale atipico Tecniche di mappaggio e ablazione transcatetere Ruolo dell’imaging Paolo Della Bella, Gaetano Fassini G Ital Aritmol Cardiostim 2006;3:133-142
- https://it.wikipedia.org/wiki/Aritmia_sinusale#Aritmia_respiratoria_e_correlazioni_con_l’et%C3%A0
- https://www.issalute.it/index.php/saluteaz-saz/b/659-bradicardia
- https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/t/tachicardiaA2:
- http://www.salute.gov.it/portale/salute/p1_5.jsp?lingua=italiano&id=72&area=Malattie_cardiovascolari
- https://it.wikipedia.org/wiki/Sistema_di_riferimento_esassiale



















Scrivi un commento
Accedi per poter inserire un commento