Monitoraggio respiratorio di base: Ega e OssigenoTerapia
Questo post è il riassunto essenziale del paragrafo “Monitoraggio in corso di OssigenoTerapia” del volume “Guida al Monitoraggio in Area Critica”. Le grafiche e le informazioni sono prese dal testo. Aggiornato al 25/03/2020.
Emogas: interpretazione e monitoraggio.
L’EGA o emogasanalisi è un prelievo di sangue arterioso attraverso l’utilizzo di una siringa contenente una particolare miscela di anticoagulante.
permette di rilevare dati per il monitoraggio relativo a:
- ossigenazione,
- ventilazione,
- stato metabolico (equilibrio acido base, respirazione cellulare).
Indicazioni e controindicazioni
Il monitoraggio dell’emogasanalisi è utilizzato per la valutazione della funzione respiratoria, dell’ossigenazione e dell’equilibrio acido-base. Viene inoltre utilizzato per verificare e monitorare le modificazioni cliniche in seguito a stati clinici diversi o durante uno specifico trattamento (ad esempio per verificare l’efficacia dell’ossigeno terapia in un paziente ipossico).
La maggiore controindicazioni dell’ega, è analizzare un campione in cui vi siano vistose bolle d’aria o mantenuto per più di 5 minuti a temperatura ambiente o 30 min. tra 0°e 4°. Tali condizioni potrebbero falsificarne i risultati.
Metodo semplificato per interpretare un EGA
Secondo le linee guida Advanced Life Support – European Resuscitation Council, attraverso un approccio basato su 5 step e in base al quadro clinico del paziente, al trattamento terapeutico in corso e all’anamnesi, si possono interpretare i valori di un’emogasanalisi (grafiche dal testo):
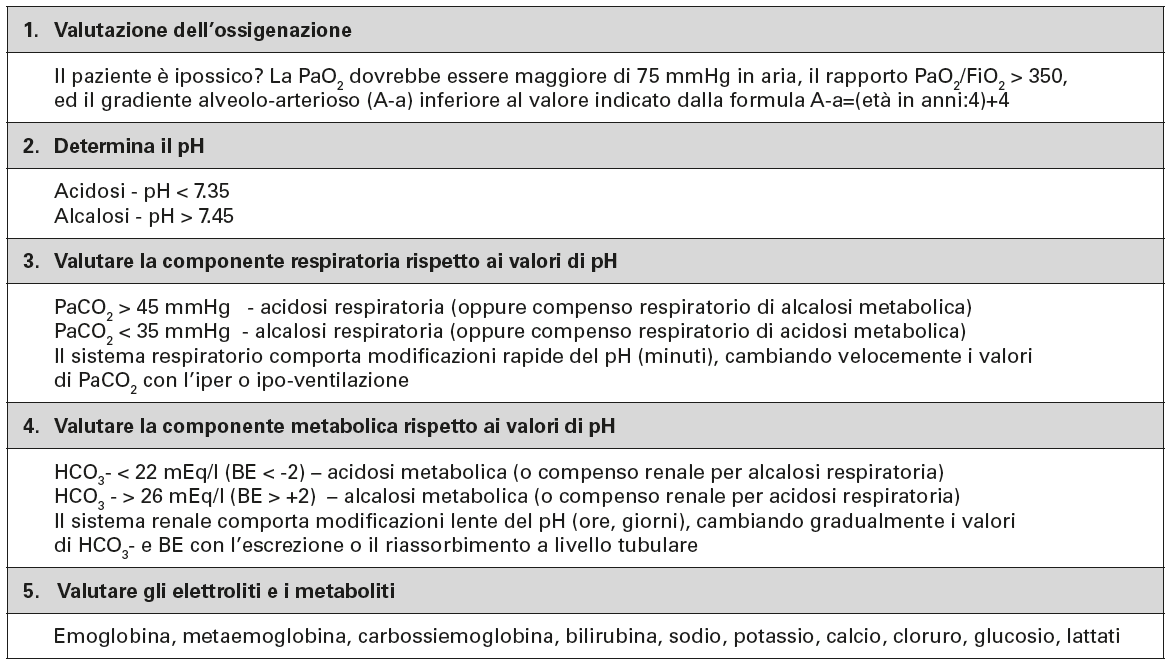
Poniamo come valori normali i valori di laboratorio del sangue arterioso a livello del mare:
- pH 7.35 – 7.45
- PaO2 80 – 100 mmHg
- SaO2 95% – 100%
- PaCO2 35-45 mmHg
- HCO3- 22-26 mEq/l
- Eccesso di basi (BE) ± 2
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €
Rapporto P/F: razionale per discriminare la gravità clinica del paziente
Il rapporto P/F è l’indice in cui si rapportano due valori respiratori (PA02/FiO2) è che rappresenta un buon indicatore per valutare la gravità clinica di un paziente:
- un valore inferiore a 350 è indice di disfunzione parenchimale polmonare,
- un valore inferiore a 200 rappresenta un quadro d’insufficienza respiratoria.
Da ricordare che esistono diversi correttori specifici da utilizzare nelle diverse situazioni cliniche e che il rapporto PA02/FiO2 è un indicatore per lo più generale.
Come si calcola il rapporto P/F?
Per calcolare il rapporto P/F bisogna fare una semplice divisione tra due valori. Facciamo l’esempio più banale:
un paziente che presenta all’emogasanalisi una Pa02 di 95 mmHg in aria ambiente (la cui FiO2 è 21%) e che si mostra eupnoico e senza patologie respiratorie in atto o croniche, sarà ritenuto sano e non critico grazie al rapporto PaO2/FiO2:
Pa02 di 95 mmHg / FiO2 al 21%
95 (la PaO2) diviso 0.21 (la FiO2 in aria ambiente ossia la percentuale di O2 nell’aria atmosferica) = 95/0.21= 452
Ben al di sopra di 350.
Mentre un paziente ai limiti considerati normali, ossia 80 mmHg di PaO2: 80/0.21= 380.
Paziente critico o in insufficienza respiratoria
Facciamo adesso l’esempio di un paziente che presenta all’emogasanalisi una Pa02 di 70 mmHg in O2T con un FiO2 al 35%, questo paziente dovrà essere valutato attentamente perché presenta indicazione di grazie insufficienza respiratoria sarà ritenuto sano e non critico grazie al rapporto PaO2/FiO2:
Pa02 di 70 mmHg / FiO2 al 35%
70 diviso 0.35 = 70/0.35= 200 -> Paziente critico che merita valutazione specialistica.
Ovviamente, valori prossimi o peggio inferiori sono anch’essi meritevoli di valutazione medica, così come in ogni caso lo saranno quelli che presentano valori al di sotto di 350 ma che presentano sintomi e segni di gravità respiratoria, questo perché il rapporto P/F è un indicatore generale a cui andrebbero applicati tanti correttori correlati ad età e situazione clinica ma che, gli farebbero perdere la natura di indice veloce di valutazione dello stato clinico respiratorio del paziente.
Quando si viene considerati ipossiemici?
Ricordate sempre che esiste differenza tra SaO2 (valore con cui abbiamo molta più confidenza grazie all’uso di pulsossimetri) e PaO2 (valore riscontrabile attraverso un EGA):
Una SaO2 = 90% circa corrisponde ad una PaO2 < 60 mmHg
Ad esempio spesso i pazienti con BPCO da lungo tempo sono tendenzialmente ipossiemici eppure ancor più spesso non presentano segni di dispnea o tachipnea, perché con il tempo il loro organismo si è abituato e adattato quel setting di saturazione.
Correggere con della O2 Terapia indiscriminatamente alta sarebbe in questo caso controproducente, addirittura pericoloso per il pz (flussi alti di O2T possono comportare apnee spontanee mediate dai centri respiratori).
Questo articolo è tratto da:
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €
Monitoraggio in corso di Ossigenoterapia
L’Ega è il mezzo diagnostico per valutare la funzionalità respiratoria, ma è l’Ossigenoterapia il trattamento che può corregere l’ipossiemia quando questa si presenta (ricordiamo che un’ipossiemia è critica quando la PaO2 inizia ad essere inferiore intorno a 70 mmHg in aria ambiente; Rapporto P/F =333 70/0.21).
Indicazioni al trattamento dell’ossigenoterapia:
- trattare l’ipossiemia quando severa e pericolosa,
- prevenire l’ipossiemia nei pazienti acuti,
- alleviare la dispnea nei pazienti dispnoici.
Dispositivi per la somministrazione di ossigenoterapia
I dispositivi si dividono in: ad alto e basso flusso. Quest’ultimi non possono garantire una FiO2 esatta al contrario di quelli ad alto flusso che possono garantire, come nel caso della reservoir FiO2 fino al 100%.
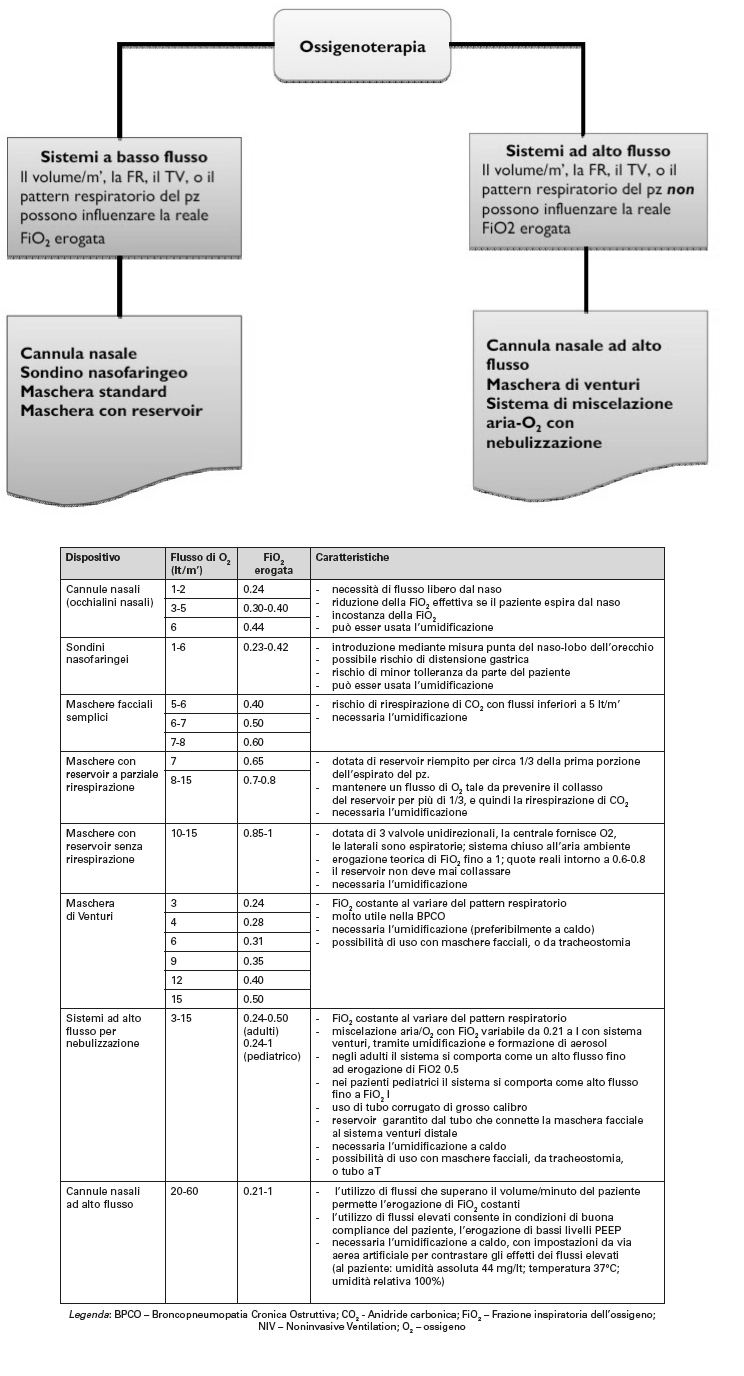
Valutazione e monitoraggio in corso di O2T
Durante l’O2T l’infermiere deve sempre valutare e monitorare:
- stato di coscienza,
- frequenza cardiaca e respiratoria,
- pressione arteriosa,
- temperatura corporea,
- saturazione periferica dell’O2,
- emogasanalisi secondo prescrizione.
Inoltre è fondamentale la conoscenza clinica della massa ematica circolante e della presenza di eventuale anemia.
L’emogasanalisi in corso di soministrazione di ossigenoterapia.
Al fine di un corretto monitoraggio dell’efficacia terapeutica dell’O2T è necessario ove possibile eseguire un EGA basilare prima dell’inzio della stessa ossigenoterapia in modo da poter confrontare i successivi ega rapportandoli alla FiO2 erogata.
In breve, Un EGA basilare ad aria ambiente dovrà essere confrontato con un secondo ega in corso di O2T (e quindi con una FiO2 >21%) per poter dimostrare che l’ossigenoterapia in corso al paziente sia efficace o no.
L’emogasanalisi quindi si ripropone come il mezzo di reperimento di dati oggettivi per valutare il trattamento e il raggiungimento del target terapeutico, oltre ovviamente alla clinica che considera in ultima analisi, il quadro clinico completo del paziente: una tachipnea in risoluzione ed un ega in miglioramento è il risultato di migliori scambi gassosi ed efficacia della terapia in atto.
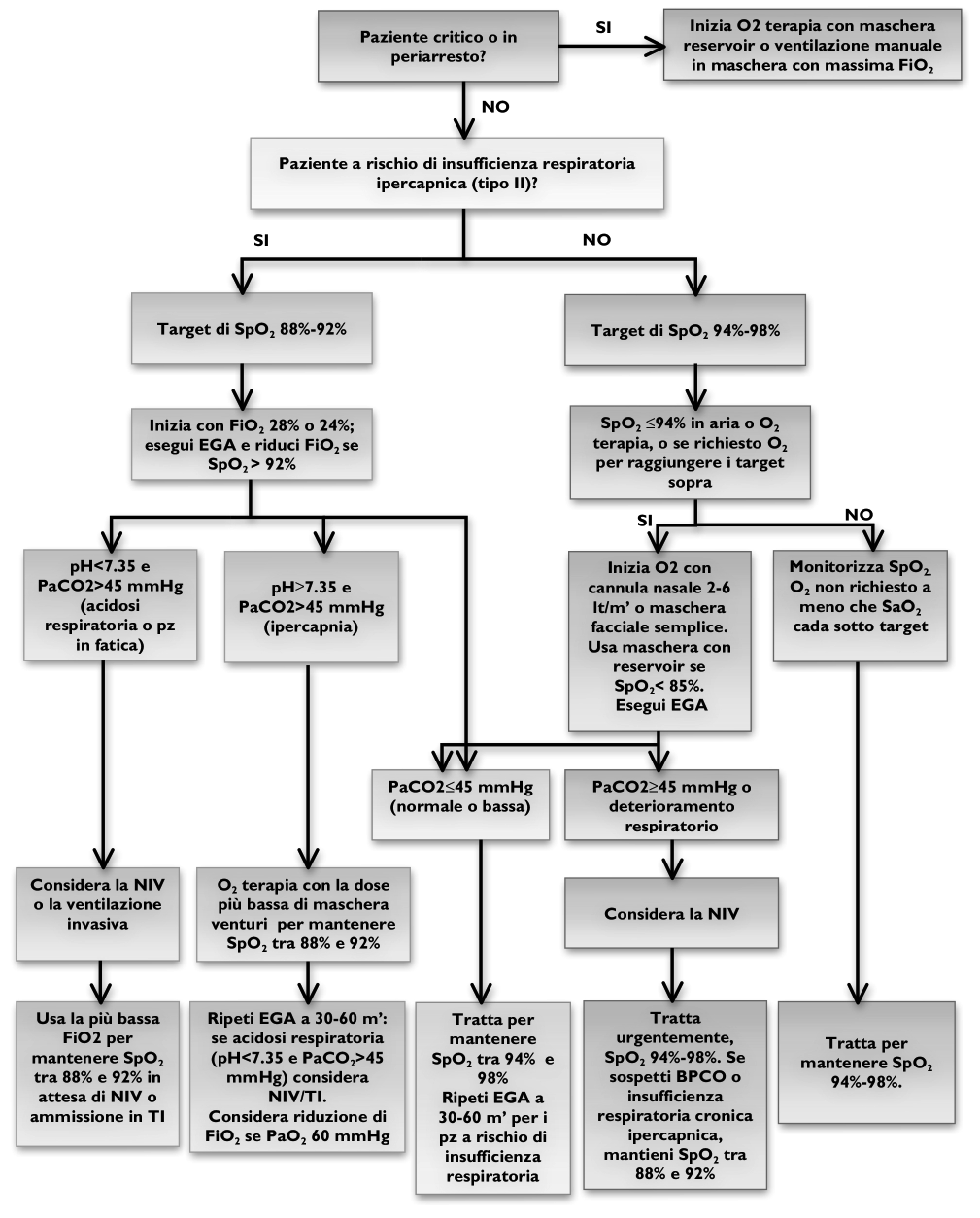
Come si gestisce il monitoraggio dell’ossigeno terapia
La British Thoracic Society raccomanda 5 min. di osservazione dall’inizio della somministrazione di O2:
- Se la Spo2 è al di sopra del target previsto, si può ridurre il flusso o cambiare dispositivo.
- Se il paziente è tedenzialmente a rischio di sviluppare ipercapnia (PaCO2 > 46 mmHG) i valori che possono essere ritenuti soddisfacenti dovrebbero essere tra 88% e il 92% e necessitano di rivalutazione emogasanalitica dopo 30/60 min.
I pazienti che hanno target superiori al 94% di SpO2 non necessitano di valutazione ega entro l’ora, e se considerati non a rischio di acidosi e ipercapnia non necessitano di ulteriori controlli oltre agli ega basilari (quelli in aria ambiente, prima di iniziare il trattamento).
Segni di deterioramento respiratorio
- aumento della frequenza respiratoria (> 30 atti/min);
- riduzione della Spo2;
- maggiori flussi di O2 per mantenere la SpO2 nei valori;
- ritenzione di CO2 (ipercapnia)
- sonnolenza, cefalea, tremori, arrossamento del volto.
il paziente stabile andrebbe ricontrollato almeno 4 volte al giorno o di più se lo necessita, quello instabile necessita di monitoraggio continuo in unità attrezzate e dedicate. Ogni cambio clinico sfavorevole andrebbe monitorato anche con un emogasanalisi.
Come gestire la somministrazione di ossigeno?
La somministrazione di O2 dovrebbe essere interrotta quando non vi sono più le indicazioni.
In caso di aumento dei flussi, deve essere osservata la risposte del paziente per almeno 5 min, sopratutto la SpO2. Se il pz è a rischio ipercapnia si valuta attraverso EGA tra i 30 e 60 min.
Non necessitano di valutazione ega, quei pazienti che riducono o cessano la somministrazione di O2 mantenendo i propri target di Spo2.
Considerazioni Particolari ad Algoritmo di Gestione:
dal testo Guida al Monitoraggio in Area Critica:
- La PaO2 attesa per l’età è molto semplicemente calcolabile con la seguente formula: PaO2 attesa = 102 mmHg – 0.33 x (età).
- In corso di O2 terapia può essere titolata la FiO2 sulla base del target di PaO2 desiderato con la seguente formula: nuova FiO2 = (FiO2 attuale X PaO2 desiderata):PaO2 attuale.
- La SpO2 può essere normale in pazienti con PaO2 normale, ma che hanno pH acido (< 7.35) e/o ipercapnia, oppure in condizioni di basso contenuto ematico di ossigeno dovuto ad anemia.
- I pazienti dispnoici senza oggettivazione di ipossiemia non giovano di O2 terapia, eccettuato nei casi di intossicazione da monossido di carbonio, ed altri casi rari. Comunque, la riduzione di 3 punti percentuali di SpO2 all’interno del range di target, deve far sospettare una condizione acuta e richiede pronta valutazione.
- Alcuni soggetti normali, particolarmente gli anziani con età maggiore di 70 anni, o gli obesi, possono presentare SpO2 < 94% e non necessitare di trattamento con ossigeno.
- Nei pazienti con asma la somministrazione di aerosol in ossigeno deve prevedere dispositivi che funzionino con almeno 6 lt/m’ di flusso di O2, altrimenti diventa necessario aggiungere cannule nasali a 2-6 lt/m’.
- Nei pazienti con acidosi ipercapnica l’aerosol dovrebbe esser somministrato in aria compressa; eventualmente l’O2 dovrebbe esser fornito con cannule nasali a 2-4 lt/m’ per mantenere SaO2 target tra 88% e 92%. In assenza di disponibilità di aria compressa non eccedere oltre i 6 minuti nella somministrazione di aerosol.
Disclaimer: In ogni caso, questo articolo presenta un quadro generale sull’assistenza infermieristica al paziente in ossigenoterapia e le prescrizioni e le somministrazioni, così come i target e gli obiettivi terapeutici possono variare a scelta dell’azienda, del reparto o del singolo medico responsabile della scelta terapeutica. La conoscenza condivisa di queste informazioni deve essere da stimolo per uno studio più approfondito e che non può essere risolto e soddisfato con un semplice riassunto, come fatto in questo articolo. Quindi prego tutti i professionisti che si avvalgono di queste informazioni di non utilizzarle indiscriminatamente ma di inserirle nel proprio contesto fatto di PDTA, linee guida (il più possibile aggiornate), background aziendale e locale. Per ciò che non è esposto qui rimando alla sezione dedicata.
Fonti:
- https://www.ircouncil.it/per-sanitari/linee-guida-erc-2015/
- https://www.brit-thoracic.org.uk/
Tutti gli articoli che possono aiutare l’infermiere ad assistere il paziente in ossigenoterapia
- Ega e OssigenoTerapia: Monitoraggio respiratorio di base, l’essenziale da sapere.
- Ossigenoterapia: indicazioni e controindicazioni dell’ossigeno in quanto gas medicinale
- Tipologia di febbre – Infermieristica Clinica Applicata: grafico delle temperature
- Ossimetria e l’uso del Saturimetro: interpretazione dei dati e interventi infermieristici
- L’infermiere e l’interpretazione dell’EGA o emogasanalisi
- I principali dispositivi di somministrazione dell’ossigenoterapia
- Dispnea, Infermieristica Clinica Applicata
Libri consigliati per l’area critica:
Guida al monitoraggio in Area Critica
Il monitoraggio è probabilmente l’attività che impegna maggiormente l’infermiere qualunque sia l’area intensiva in cui opera.Non può esistere area critica senza monitoraggio intensivo, che non serve tanto per curare quanto per fornire indicazioni necessarie ad agevolare la decisione assistenziale, clinica e diagnostico-terapeutica, perché rilevando continuamente i dati si possono ridurre rischi o complicanze cliniche.Il monitoraggio intensivo, spesso condotto con strumenti sofisticati, è una guida formidabile per infermieri e medici nella cura dei loro malati. La letteratura conferma infatti che gli eventi avversi, persino il peggiore e infausto, l’arresto cardiocircolatorio, non sono improvvisi ma solitamente vengono preannunciati dal peggioramento dei parametri vitali fin dalle 6-8 ore precedenti.Il monitoraggio è quindi l’attività “salvavita” che permette di fare la differenza nel riconoscere precocemente l’evento avverso e migliorare i risultati finali in termini di morbilità e mortalità.Riconosciuto come fondamentale, in questo contesto, il ruolo dell’infermiere, per precisione, accuratezza, abilità nell’uso della strumentazione, conoscenza e interpretazione dei parametri rilevati, questo volume è rivolto al professionista esperto, che mette alla prova nelle sue conoscenze e aggiorna nel suo lavoro quotidiano, fornendo interessanti spunti di riflessione, ma anche al “novizio”, a cui permette di comprendere e di utilizzare al meglio le modalità di monitoraggio. A cura di:Gian Domenico Giusti, Infermiere presso Azienda Ospedaliero Universitaria di Perugia in UTI (Unità di Terapia Intensiva). Dottore Magistrale in Scienze Infermieristiche ed Ostetriche. Master I livello in Infermieristica in anestesia e terapia intensiva. Professore a contratto Università degli Studi di Perugia. Autore di numerose pubblicazioni su riviste italiane ed internazionali. Membro del Comitato Direttivo Aniarti.Maria Benetton, Infermiera presso Azienda ULSS 9 di Treviso. Tutor Corso di laurea in Infermieristica e Professore a contratto Università degli Studi di Padova. Direttore della rivista “SCENARIO. Il nursing nella sopravvivenza”. Autore di numerose pubblicazioni su riviste italiane. Membro del Comitato Direttivo Aniarti.
a cura di Gian Domenico Giusti e Maria Benetton | 2015 Maggioli Editore
15.00 € 14.25 €




















Scrivi un commento
Accedi per poter inserire un commento